Diagnostic
Je suspecte un cancer du sein, que dois-je faire ?
Je contacte un spécialiste du cancer du sein si je sens une boule, ride sur la peau, rougeur, modification de la forme du sein, mamelon rétracté ou déformé, liquide qui s’écoule, douleur anormale, ganglion gonflé sous l’aisselle (voir autopalpation). Je dois pouvoir obtenir un rendez-vous dans les 24 heures si j’indique au téléphone que je sens quelque chose de suspect.
Inutile de paniquer trop vite. Chez les femmes avant la ménopause, il est fréquent de voir apparaître un kyste ou un fibroadénome. Le fibroadénome est une tumeur bénigne qui ne risque pas de se transformer en cancer. Il est laissé tel quel dans le sein, sauf s’il grossit ou provoque des douleurs.
Comment fait-on le diagnostic ?
- Par un examen clinique : consultation + palpation des seins et des aisselles
- Par les méthodes d’imagerie : mammographie + ultrason + éventuellement résonance magnétique
- Par une biopsie
Ces trois méthodes sont nécessaires. Si notre médecin ne semble pas être un as en la matière, on demande un deuxième avis. Certains médecins passent à côté de petites tumeurs alors qu’on suspectait quelque chose depuis le début. Le mieux est de s’adresser à un spécialiste qui opère les cancers du sein ou à un bon radiologue.
Attention, un cancer du sein a tendance à s’étendre aux ganglions de l’aisselle. Le médecin doit absolument scruter nos aisselles à l’ultrason et faire une biopsie s’il voit un ganglion suspect.
Comment se passent ces examens ?
La mammographie : C’est une radio du sein par rayons X. Nos seins sont comprimés entre deux plaques pour la bonne cause : améliorer la qualité des clichés et diminuer la dose de radiation. Mieux vaut choisir un centre qui propose des clichés du sein en 3D appelés « tomosynthèse ». Cette nouvelle technique permet de détecter des cancers encore plus petits, même si les seins sont jeunes et denses. Cette méthode est donc excellente pour les femmes jeunes et à risque. On connaît le résultat tout de suite, sauf dans le cadre du dépistage organisé où il est envoyé par courrier. L’examen est indolore.
L’ultrason : C’est grosso modo le même appareil que pour les échographies de bébé. On promène une sonde sur le sein après avoir mis du gel. C’est l’examen de référence pour les seins jeunes et denses. La séance est indolore et on connaît tout de suite le résultat.
La résonance magnétique ou IRM : Cet examen se fait uniquement en cas de doute ou de risque familial. On injecte un produit de contraste dans la veine du bras et on nous fait passer sous un gros scanner capable de détecter de minuscules tumeurs. Problème : l’appareil est tellement sensible qu’il risque de voir des tumeurs là où il n’y en a pas. Pour limiter ce risque, il est important de faire l’examen à un moment précis du cycle menstruel (entre le 7eme et le 14eme jour du cycle). La séance est indolore et on connaît tout de suite le résultat.
La biopsie au pistolet : Le médecin repère l’anomalie avec son ultrason. Il aspire un échantillon de tissu avec un pistolet automatique. Cela prend quelques minutes et se fait sous anesthésie locale. L’examen au microscope permet de dire avec certitude si c’est un cancer. Un rendez-vous est fixé le lendemain pour le résultat.
La biopsie par aspiration : Si la biopsie au pistolet n’a pas donné de résultat fiable au microscope, ou si l’anomalie ne peut pas être repérée à l’ultrason, il faut prélever plus de tissu. On utilise une aiguille plus grosse qui tourne sur elle-même et aspire plusieurs échantillons de tissu. Il faut d’abord faire une petite incision de 5 mm sur la peau. En tout, la séance dure 15 minutes et se fait sous anesthésie locale. L’examen au microscope permet de dire avec certitude si c’est un cancer. Un rendez-vous est fixé le lendemain pour le résultat.
Pourquoi un deuxième avis ?
 Après le choc du diagnostic, on est toutes tentées de faire les choses dans l’urgence. Stop ! On prend le temps nécessaire pour un deuxième avis et pour être sûre d’être traitée par un vrai spécialiste du cancer du sein. Certains médecins opèrent sans avoir l’expérience requise. Un deuxième avis peut nous éviter des opérations inutiles et des ratages. On a le droit de demander un deuxième avis auprès d’un spécialiste de son choix n’importe où en Suisse. Cette consultation est remboursée par la caisse maladie.
Après le choc du diagnostic, on est toutes tentées de faire les choses dans l’urgence. Stop ! On prend le temps nécessaire pour un deuxième avis et pour être sûre d’être traitée par un vrai spécialiste du cancer du sein. Certains médecins opèrent sans avoir l’expérience requise. Un deuxième avis peut nous éviter des opérations inutiles et des ratages. On a le droit de demander un deuxième avis auprès d’un spécialiste de son choix n’importe où en Suisse. Cette consultation est remboursée par la caisse maladie.
Combien de temps a-t-on pour un deuxième avis ? «Vous pouvez y consacrer deux à trois semaines sans effet sur vos chances de guérison. En effet, quand le cancer est diagnostiqué, la tumeur est probablement là depuis plusieurs mois ou années. Elle ne va pas s’aggraver en quelques jours. Prendre un deuxième avis peut s’avérer très utile, ce n’est jamais une perte de temps. » Dr. med. Gilles Berclaz, Centre du sein Berne
Un deuxième avis sera-t-il mal vu par mon médecin ? Il n’a pas à faire la moue car le deuxième avis est une procédure standard avant toute opération. Pas de panique : le médecin choisi pour le deuxième avis se chargera d’obtenir notre dossier par fax. On peut aussi passer chercher les photocopies de notre dossier au secrétariat de notre médecin (un dossier médical n’est jamais envoyé par la poste). Notre médecin est obligé de nous donner une copie de notre dossier ou de l’envoyer au médecin de notre choix. Au final, soit on est rassurée par le deuxième avis, soit on se tourne vers un autre spécialiste plus compétent.
Quel type de cancer ?
Ca y est, le diagnostic est tombé, le cancer s’est installé dans notre sein, tel un intrus dans notre maison. A qui a-t-on affaire ?
Il existe deux types de cancer du sein :
1. Précancérose (ou cancer canalaire in situ)
Des cellules cancéreuses sont apparues dans les canaux qui transportent le lait vers le mamelon. Tant que les cellules cancéreuses restent à l’intérieur de ces canaux, le cancer est appelé « in situ ». Il n’y a aucun risque de métastases (tumeurs qui se développent dans d’autres organes que le sein).
Le traitement : on enlève la tumeur au bistouri, en conservant tout le reste du sein (chirurgie conservatrice). Un bon spécialiste répartira habilement le volume du sein et on n’aura pas besoin de passer par la case chirurgie esthétique. Une radiothérapie suivra pour éviter toute récidive dans le reste du sein. Selon la localisation et l’étendue de la tumeur, il faut parfois enlever tout le sein. Après le traitement, les deux seins sont contrôlés chaque année.
On peut pousser un gros ouf de soulagement, car on est arrivée à temps. Les chances de guérison sont proches de 100% et la chimiothérapie n’est pas nécessaire. Si elle n’est pas traitée à temps, la précancérose évolue vers un cancer invasif.

A droite une glande normale et à gauche un cancer in situ (photo Dr M. Körner)
2. Cancer invasif
C’est lui le « vrai » cancer. Les cellules cancéreuses s’échappent des canaux qui transportent le lait vers le mamelon. Elles envahissent le sein puis les ganglions de l’aisselle. A partir de là, elles peuvent se propager dans le corps et former des tumeurs dans les os, le poumon, le foie ou le cerveau. Ces tumeurs dans d’autres organes s’appellent métastases. Ceci dit, il est très rare d’avoir des métastases au moment du diagnostic. Elles apparaissent plusieurs années après. Le risque de métastase est fortement diminué par les traitements médicamenteux comme la chimiothérapie.
Le traitement : chirurgie (si possible conservatrice), radiothérapie et/ou traitements médicamenteux seront nécessaires. Cela dépendra de notre âge, de notre état de santé, de l’étendue et de l’agressivité de notre tumeur. Nos chances de guérison sont supérieures à 80% et même supérieures à 90% si le cancer est diagnostiqué tôt.

Cancer invasif: les noyaux et les structures de la glande sont modifiés (photo Dr M. Körner)
Comprendre le jargon du cancer invasif
ER, PR, Her2 … Quand le diagnostic tombe, c’est le flou total. Voici comment y voir plus clair :
Grade
Le grade correspond à l’agressivité du cancer. Après l’opération, le pathologiste analyse la tumeur au microscope et détermine un grade entre 1 (peu agressif) et 3 (très agressif). En présence d’un cancer agressif, on peut voir au microscope que certaines cellules sont en train de se diviser, que leur structure est anormale et que leur noyau est déformé.
Stade TNM
Le stade permet de dire si au moment du diagnostic le cancer est débutant ou avancé.
Pour déterminer T, on regarde la taille de la tumeur : T1a (tumeur < 5mm), T1b (5mm-1cm), T1c (1-2cm), T2 (2-5cm), T3 (tumeur supérieure à 5cm) et T4 (tumeur qui s’étend à la peau ou au thorax).
N indique si des ganglions sont atteints (N0 pas de ganglion, N1 ganglions atteints).
M indique la présence de métastases (M0 pas de métastase, M1 présence de métastase, MX non connu).
Canaliculaire ou lobulaire
Le cancer canaliculaire prend naissance dans les canaux qui transportent le lait au mamelon. Le lobulaire apparaît dans les lobules où se fabrique le lait. La forme de la tumeur est différente : le canaliculaire a l’aspect d’une boule alors que le lobulaire se présente sous la forme de petites traces éparpillées. Cette classification a peu d’impact sur les chances de guérison. Elle influence surtout l’opération car en cas de cancer lobulaire, il y a souvent des petites traces dans différentes parties du sein et le chirurgien doit enlever davantage de tissu voire enlever tout le sein. 80% des cancers sont canaliculaires, 10% sont lobulaires et 10% sont d’un autre type.
Récepteurs aux hormones positifs ou négatifs
L’analyse des récepteurs aux hormones (ER pour oestrogènes et PR pour progestérone) influence le traitement et les chances de guérison.
Les récepteurs aux hormones sont des molécules attachées aux cellules dans plusieurs parties du corps, notamment les seins et l’utérus. En temps normal, elles permettent aux hormones sécrétées par le corps féminin de se fixer à la cellule. Une fois fixées, les hormones peuvent demander à la cellule de se multiplier, ce qui est utile pendant la grossesse ou le cycle, mais à éviter en cas de cellule cancéreuse. C’est pourquoi on va chercher à savoir si nos cellules cancéreuses sont pourvues de récepteurs aux hormones. Si oui, on bloquera l’effet des hormones sur la tumeur pour éviter qu’elle ne grossisse.
La tumeur prélevée par le chirurgien est soumise à différents produits chimiques en laboratoire. Si nos cellules cancéreuses ont des récepteurs aux hormones, leur noyau se colore. On dira que les récepteurs ER (oestrogènes) et PR (progestérone) sont positifs (ER+, PR+).

Les noyaux des cellules ER + sont colorés en brun
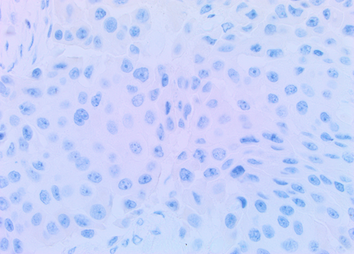
Les noyaux des cellules ER - ne sont pas colorés (photos Dr M. Körner)
Her2 positif ou négatif
L’analyse de Her2 influence le traitement et les chances de guérison.
Her2 est une protéine attachée aux cellules dans plusieurs organes. En temps normal, elle aide la cellule à pousser, à se diviser et à se réparer, ce qui contribue à l’équilibre général. Mais quand la cellule est cancéreuse, il arrive que le nombre de ces protéines explose (on parle alors de Her2 positif ou Her2 +). Résultat : la cellule se multiplie tout azimut. Her2 joue donc un rôle important dans le processus de développement de la tumeur.
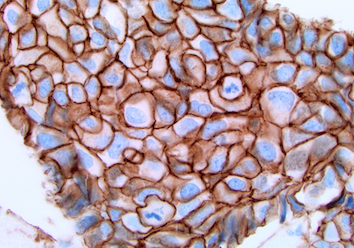
Les membranes des cellules Her2 + sont colorées en brun (photo Dr M. Körner)
La bonne nouvelle, c’est qu’il existe depuis les années 2000 un traitement aux anticorps (herceptine) efficace. Ce médicament vient en quelque sorte se coller sur les protéines Her2 pour bloquer leur effet et empêcher la prolifération des cellules cancéreuses. Actuellement, ce cancer - pourtant agressif - est beaucoup plus facile à soigner.
Si Her2 est positif (Her2 +), on voit au microscope que les membranes cellulaires des cellules de la tumeur se colorent car elles réagissent au traitement chimique du tissu en laboratoire. Cela veut dire que le traitement aux anticorps sera efficace.
Dans certains cas, seul un petit nombre de cellules cancéreuses (10 à 30%) se colorent parce qu’elles ont davantage de protéines Her2 que la normale. On fait alors un test FISH sur la tumeur en laboratoire. Ce test s’intéresse au gène qui donne l’ordre à la cellule de fabriquer des protéines Her2. Si ce gène est devenu hyperactif (FISH positif), cela fera pencher la balance vers un traitement aux anticorps.
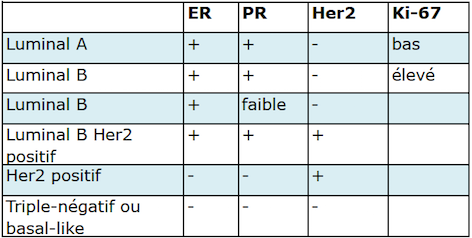
Luminal A ou B, Her2 positif ou triple-négatif
Cette classification détermine l’agressivité du cancer. Elle influence le traitement et les chances de guérison.
Luminal A : c’est le cancer le moins agressif, il réagit bien au traitement hormonal, ne nécessite pas de chimiothérapie et a de bonnes chances de guérison.
Luminal B : il est un peu plus agressif, réagit bien au traitement hormonal et nécessite parfois une chimiothérapie. Si on hésite pour une chimiothérapie, on fait un test KI-67 sur la tumeur en laboratoire. Plus la cellule cancéreuse se divise (KI-67 haut), plus le cancer est agressif, et plus le médecin aura tendance à proposer une chimiothérapie en plus du traitement hormonal. Il faut savoir que le résultat de KI-67 peut légèrement varier d’un laboratoire à l’autre.
Luminal B, Her2 positif : il nécessite un traitement hormonal et une chimiothérapie.
Her2 positif : il est plus agressif mais aussi plus facile à soigner car il profite d’un traitement supplémentaire aux anticorps en plus de la chimiothérapie.
Triple-négatif ou basal-like : c’est le plus agressif. Contre lui une seule arme mais de poids : la chimiothérapie.